호흡기 약물–COPD–폐렴/ARDS–기흉·흉수·흉관 관리–폐색전증(PE)까지 단계적으로 학습했다. 특히 단순 이론 암기보다, 임상에서 마주치는 “호흡곤란” 상황을 기준으로 병태생리 → 증상/사정 → 진단 → 우선 중재 흐름으로 연결해 정리할 수 있었다.
10년 넘게 ICU간호사로 근무하며 벤틸레이터를 조절하고, ARDS 환자의 체위 변경을 지시하며, ABGA 결과를 보고 환자 상태를 판단했었는데 드림널스 NCLEX강의를 들으면서 지식적으로 임상의 경험과 연결지어서 공부 할 수 있어서 좋았다.
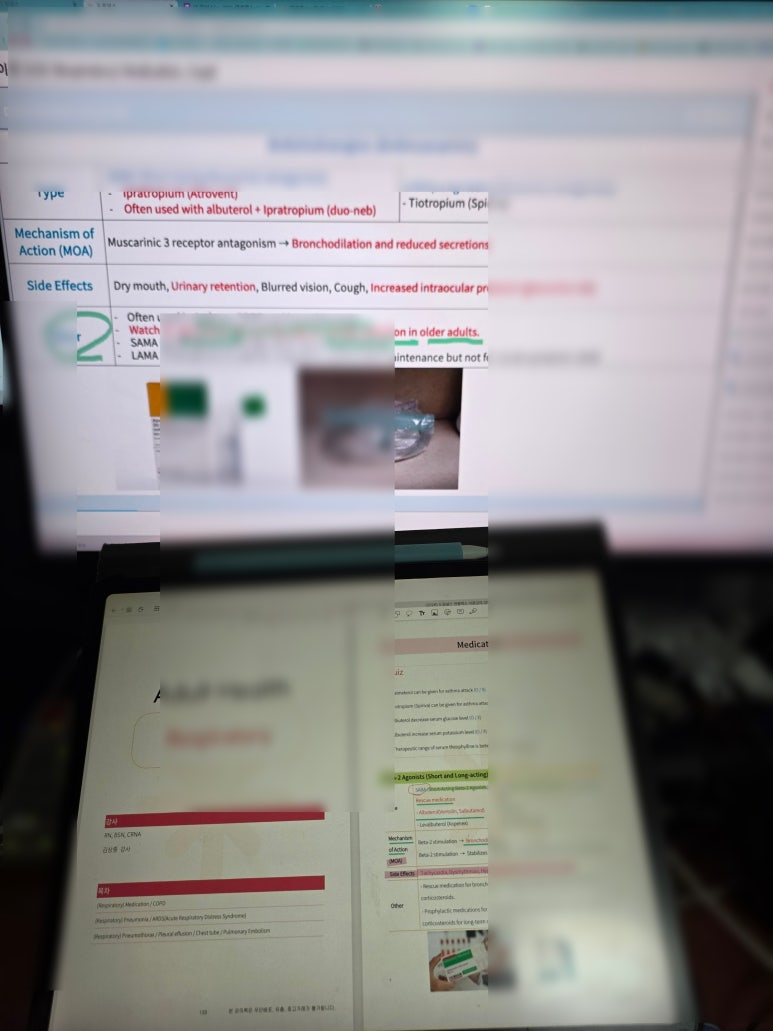
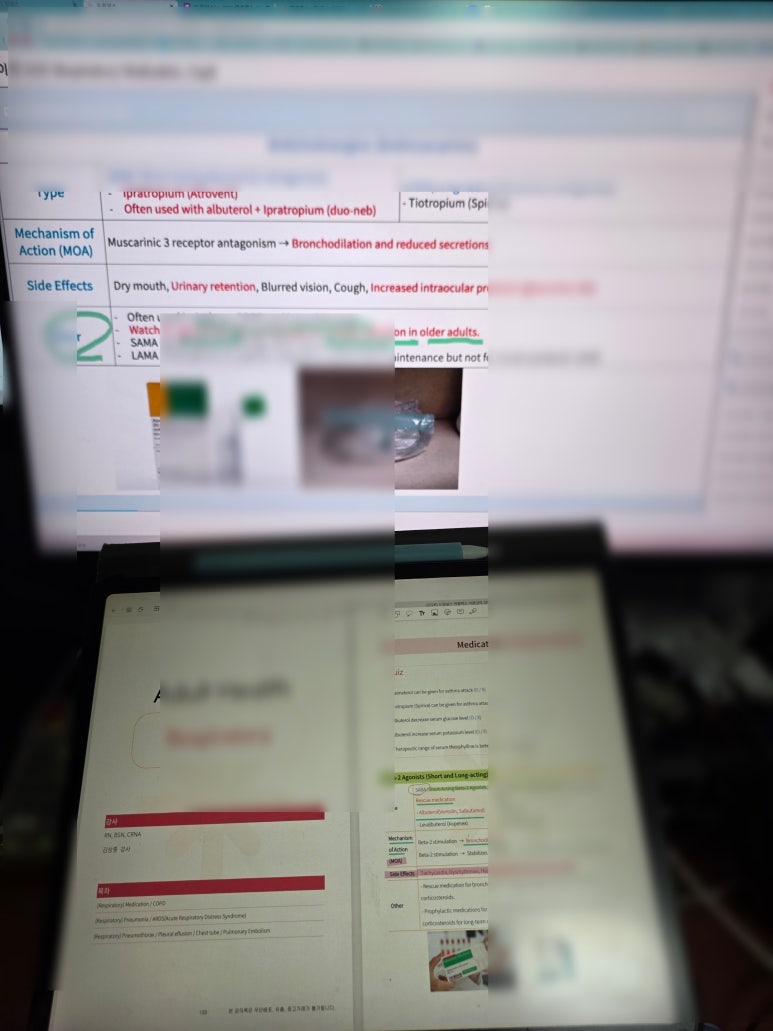
① 호흡기 약물: “SABA vs LABA, SAMA vs LAMA를 ‘상황’으로 구분”
강의에서 가장 유용했던 건 약물을 표로 외우는 게 아니라 "지금 환자가 급성 호흡곤란이냐, 장기 조절이냐”로 구분한 점이다.
-
SABA(ALBUTEROL): 급성 기관지수축 시 구조약(Rescue). 투여 후 빈맥/부정맥, 떨림, 저칼륨혈증, 고혈당을 모니터해야 한다는 포인트가 명확했다.
-
LABA(salmeterol): 급성발작에 사용 X, 유지치료 약물이다.
-
SAMA(이프라트로피움)는 단기 완화, LAMA(티오트로피움)는 장기 유지(급성 X)라는 구조가 머릿속에 잡혔다.
-
흡입 스테로이드(ICS)는 구강 칸디다 예방 위해 사용 후 가글/구강세척 교육이 꼭 필요하고, 테오필린은 치료역/독성 모니터의 중요성이 강조되어 “장기 bronchodilator 사용 환자에서 조용히 독성으로 갈 수 있다”는 경각심이 남았다.
-
진해제(오피오이드/비오피오이드) 파트는 남용/과량 위험, 아동 금기(벤조나테이트 씹지 않기) 같은 안전교육 포인트가 실무와 바로 연결됐다.
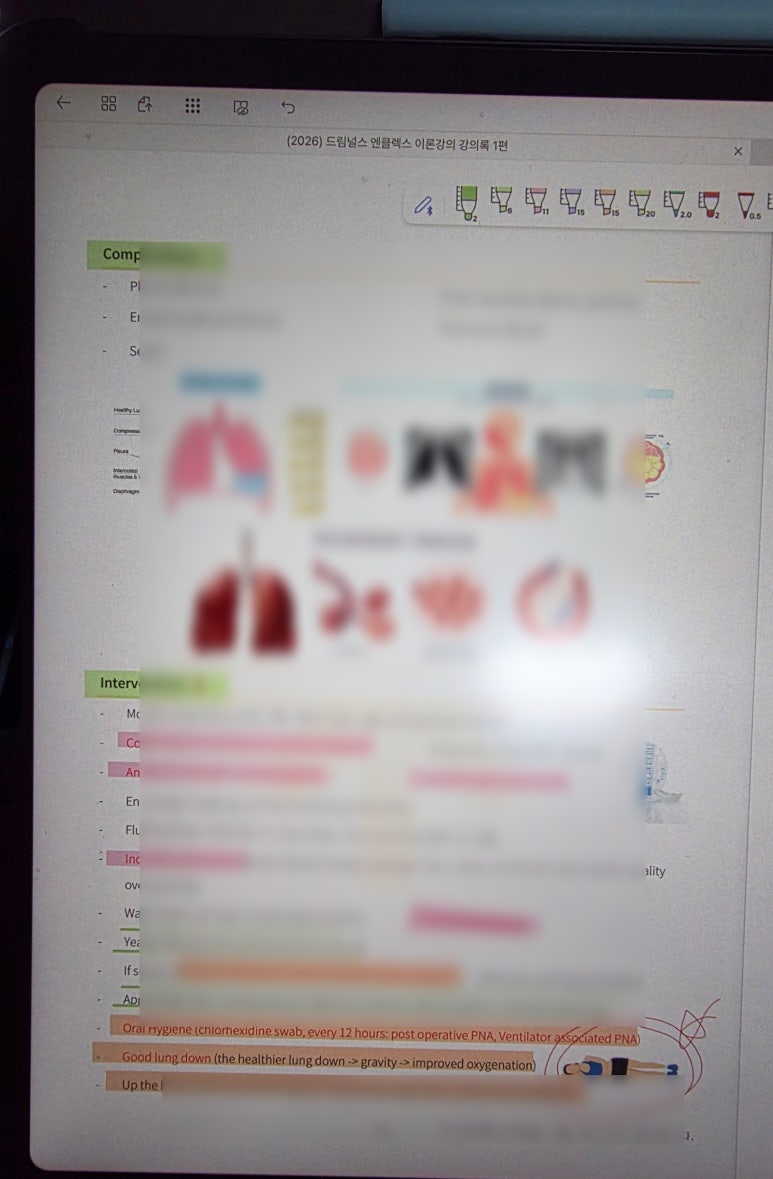
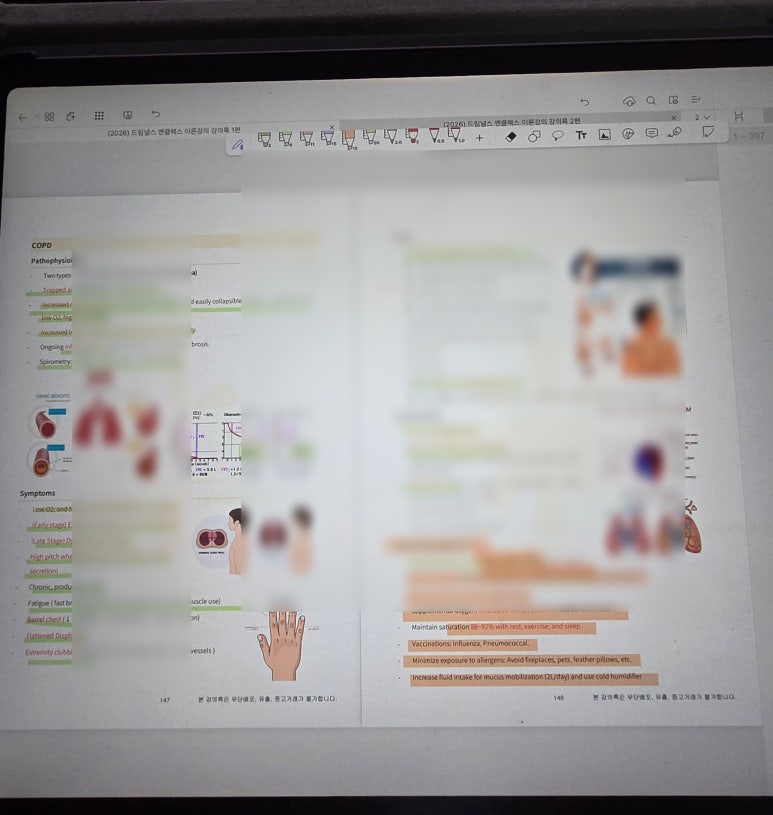
② COPD: 산소는 많이가 답이 아니다. 그리고 COPD가 단순히 '숨찬 병'이 아니라 병태생리에 따라 사정 포인트가 완전히 달라진다는 점을 배웠다. 또한 COPD 파트는 응급실·병동에서 가장 자주 마주치는 상황이라 더 몰입해서 들었다.
-
Blue Bloater: 청색증과 전신 부종이 특징이며, 우심부전(Cor pulmonale)으로의 진행을 주의 깊게 관찰해야한다.
-
Pink Puffer: 폐포 파괴로 인한 Air trapping과 Barrel chest가 특징이며, 호흡 효율을 높이는 Pursed-lip breathing 교육의 원리를 이해했다.
-
COPD를 가역적인 천식과 대비되는 ‘비가역적’ 폐질환으로 정리해주고, 만성기관지염(blue bloater) vs 폐기종(pink puffer) 비교표가 한 번에 들어왔다.
-
특히 산소요법에서 **SpO₂ 목표 88–92%**를 지키는 이유(과도한 산소 공급 시 문제 가능성)와, 악화 시에는 호흡곤란 악화/의식 변화/초조·혼돈 같은 저산소증 징후를 먼저 잡는 흐름이 실전적이었다.
-
교육 파트의 pursed-lip breathing, huff coughing, 체위배액은 “환자에게 실제로 시켜볼 수 있는 간호중재”로 바로 적용 가능했다.
③ 폐렴 & ARDS: “좋은 폐를 아래로(중력), ARDS는 PEEP/Prone”
폐렴 파트는 분류(CAP/HAP/VAP/HCAP)와 원인균을 정리하면서도, 결국 간호에서 중요한 건 악화 징후와 합병증(패혈증, 흉막삼출, ARDS)를 놓치지 않는 것임을 강조한다.
-
폐렴 간호중재는 배양(객담/혈액), 항생제는 broad→narrow, 수분공급, 기침·심호흡, 체위, incentive spirometer는 “양보다 질(천천히 깊게)”이 핵심이었다.
-
ARDS 파트는 “산소가 안 먹히는 저산소증”이라는 개념이 선명해졌고, PEEP의 목적(폐포 허탈 방지/가스교환 개선)과 prone therapy, 기계환기 시 합병증(기흉·저혈압·섬망·AKI 등) 모니터링까지 연결돼서 하나의 임상 그림으로 이어졌다.
④ 기흉·흉수·흉관: “타진은 공기/액체를 가른다 + 흉관 관리는 ‘버블링/타이달링’”
기흉/흉수는 시험에도, 임상에서도 헷갈리기 쉬운데 강의가 “구분 포인트”를 명확히 잡아줬다.
-
기흉 = 공기 → 과공명(hyperresonance), 호흡음 감소, 심하면 기관편위/저혈압(긴장성 기흉)
-
흉수 = 액체 → 둔탁음(dullness), 호흡곤란, 흉통, 필요 시 천자/배액
-
또 흉관은 장비를 ‘외우기’보다 정상 소견 vs 문제 소견을 판단하는 게 핵심이었다.
-
워터실 타이달링은 호흡 시 보일 수 있는 정상 소견,
-
지속적 버블링은 air leak 의심,
-
기침/체위변경 시 간헐적 버블링은 상황에 따라 관찰 가능,
-
장치 위치(삽입부보다 아래, upright), 연결부 누출·kink·dependent loop 확인,
-
배액량 급증(예: 100 mL/hr 이상 등)·선홍색 급증은 즉시 보고 등 근무하며 확인해야할 우선순위가 생겼다.
-
강의를 들은 후 임상근무 시 흉관 겸자(Clamping)와 배액병 파손 시 대처에 대해 생각하게 되었다. PA 업무 중 chest bottle 교체 업무가 있다. 현장에서는 이동 시, 교체 시 관을 잠구게 된다. NCLEX에서는 Clamping을 극히 예외적인 상황 외에는 절대 금기시한다는 점을 주의 하게 되었다. 또한, 배액병이 파손되었을 때 당황해서 관을 잠그는 것이 아니라, 즉시 관 끝을 멸균 증류수에 침수시켜 임시 수봉을 형성해주는 것이 환자를 긴장성 기흉으로부터 지키는 최우선 순위임을 이론적으로 정립했다.
⑤ 폐색전(PE): “갑작스런 호흡곤란 + 위험인자 = 먼저 의심하고, 항응고/응급대응”
PE 파트는 위험인자를 Virchow triad(과응고/혈관손상/정맥정체)로 묶어주니 정리가 빨랐다.
-
증상은 갑작스런 호흡곤란(1번), 흉막성 흉통, 객혈, 불안/임박한 죽음 느낌, 빈호흡·빈맥, 저혈압(중증), 경정맥 팽창 등으로 연결되고
-
진단은 D-dimer, CT(contrast), V/Q, 초음파, 그리고 폐혈관조영술(definitive)까지 흐름을 잡아줬다.
-
중증(Massive) PE에서는 Rapid response 호출, 고좌위, 산소/진통, ABG 확인, 항응고(헤파린) 및 필요 시 tPA/시술(혈전제거, IVC filter)까지 “우선순위” 중심으로 정리되어 응급 상황 시 머릿속이 덜 하얘질 것 같았다.
-
tPA 금기(최근 두부외상/출혈 위험/조절 안 되는 고혈압 등)도 같이 짚어줘서 ‘치료가 곧 위험’이 될 수 있음을 다시 확인했다.
*임상 적용
-
호흡곤란 환자: “산소 올리기” 전에 질환별 목표치/악화 징후부터 확인(COPD 88–92% 등).
-
네뷸라이저/흡입제 교육: 구조약/유지약 구분 + ICS 사용 후 구강세척, 항콜린제의 요정체/녹내장 위험 교육.
-
폐렴 간호: 항생제 시작 전 배양 채취 루틴화, IS는 횟수보다 “깊고 느리게” 코칭.
-
흉관 환자: 버블링/타이달링/배액량/장치 위치를 “정상-이상”으로 빠르게 판단.
-
PE 의심: 위험인자 + 갑작스런 dyspnea/흉통이면 먼저 의심하고 보고(시간이 생명).
드림널스 엔클렉스 강의 호흡기 파트를 “문제풀이용 지식”이 아니라 환자 안전을 위한 판단 체계로 바꿔준 시간이었다. 약물 파트에서 시작해 COPD의 산소 목표치, 폐렴/ARDS의 중재 우선순위, 기흉/흉수/흉관 관리의 체크포인트, 폐색전의 응급 대응까지 이어지면서 “호흡기 환자를 볼 때 내가 무엇부터 확인해야 하는지”가 선명해졌다. 특히 실무에서 자주 마주치는 상황(네뷸/흡입제 교육, 흉관 관리, COPD 악화, PE 의심)을 바로 적용 가능한 문장으로 정리해줘서 복습 효율도 높았다. 다음 주차도 이런 방식으로 임상과 연결된 강의로 공부하고 싶다.
[출처] https://blog.naver.com/rudfladl88/224249876785





 로그인을 해주세요
로그인을 해주세요